Che cos’è la cataratta?
La cataratta è la patologia più frequente del cristallino, una lente biconvessa che all’interno dell’occhio consente la messa a fuoco delle immagini sulla retina.
Il cristallino è costituito da una parte centrale chiamata nucleo, da una parte periferica o corticale (posteriore - anteriore) ed un involucro esterno chiamato capsula. Quando questa piccola lente perde la sua trasparenza, il passaggio dei raggi luminosi viene ostacolato con riduzione progressiva della funzione visiva centrale, cioè del visus (acuità visiva).
E’ molto frequente?
Secondo stime dell’Organizzazione Mondiale della Sanità, su 37 milioni di ciechi nel mondo più della metà presentano questa patologia. L’intervento chirurgico di rimozione della cataratta oggi costituisce l’intervento più eseguito in campo medico nei paesi più industrializzati dove raggiunge percentuali annuali dello 0,5-0,8 % (5.000-8.000 per milione rispetto ai paesi in via di sviluppo dove i valori più limitati non superano i 200-500 per milione).
Quali sono le cause?
Senile
La causa più frequente è l'età: colpisce il 10% delle persone sotto i 65 anni, il 30% delle persone tra i 65 e i 75 anni, il 50% delle persone tra i 75 e gli 85 anni e il 70% delle persone oltre gli 85 anni. Quando insorge più precocemente (40-50 anni) si parla di cataratta presenile. L’esposizione prolungata ai raggi ultravioletti è un fattore determinante per l’insorgenza di cataratta.
Congenita
Fattori genetici, radiazioni, assunzione di farmaci in gravidanza come cortisonici e sulfamidici, malattie della madre, come rosolia, parotite, varicella, toxoplasmosi, diabete, ipotiroidismo, carenze alimentari, nascita prematura sono le cause più frequenti delle opacità congenite che possono rimanere parziali o determinare fin dalla nascita gravi difficoltà visive nel bambino come l’ambliopia (blocco dello sviluppo visivo per insufficiente stimolazione funzionale cerebrale).
Complicata
Molte patologie oculari possono dare origine alla cataratta:
- iridociclite
- uveite
- glaucoma acuto
- miopia elevata
- tumori endooculari
- distacco di retina
Diabetica e da cause metaboliche
E’quattro volte più frequente che nel soggetto sano, colpisce anche i giovani soprattutto se insulino-dipendenti scompensati ed è bilaterale.
Altri fattori di rischio sono la sclerodermia, l’assunzione prolungata di farmaci come corticosteroidi e miotici.
Traumatica
E’ frequente, monoculare ed insorge in seguito a traumi contusivi e ferite perforanti del bulbo
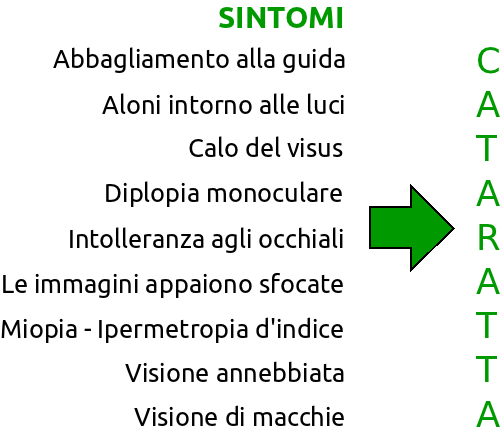
Quali sono i sintomi della cataratta?
Progressiva riduzione dell’acuità visiva e della qualità della visione (soprattutto da lontano), sensazione di annebbiamento, alterazione della sensibilità al contrasto e della percezione dei colori (gli oggetti appaiono ingialliti), variazione del visus in funzione della luce e del tipo di cataratta (se è nucleare la visione migliora al crepuscolo, in midriasi), effetto miopia che si manifesta con “un’apparente guarigione della presbiopia”. Sensazione di abbagliamento, fotofobia e diplopia monoculare sono altri sintomi che frequentemente infastidiscono il paziente.
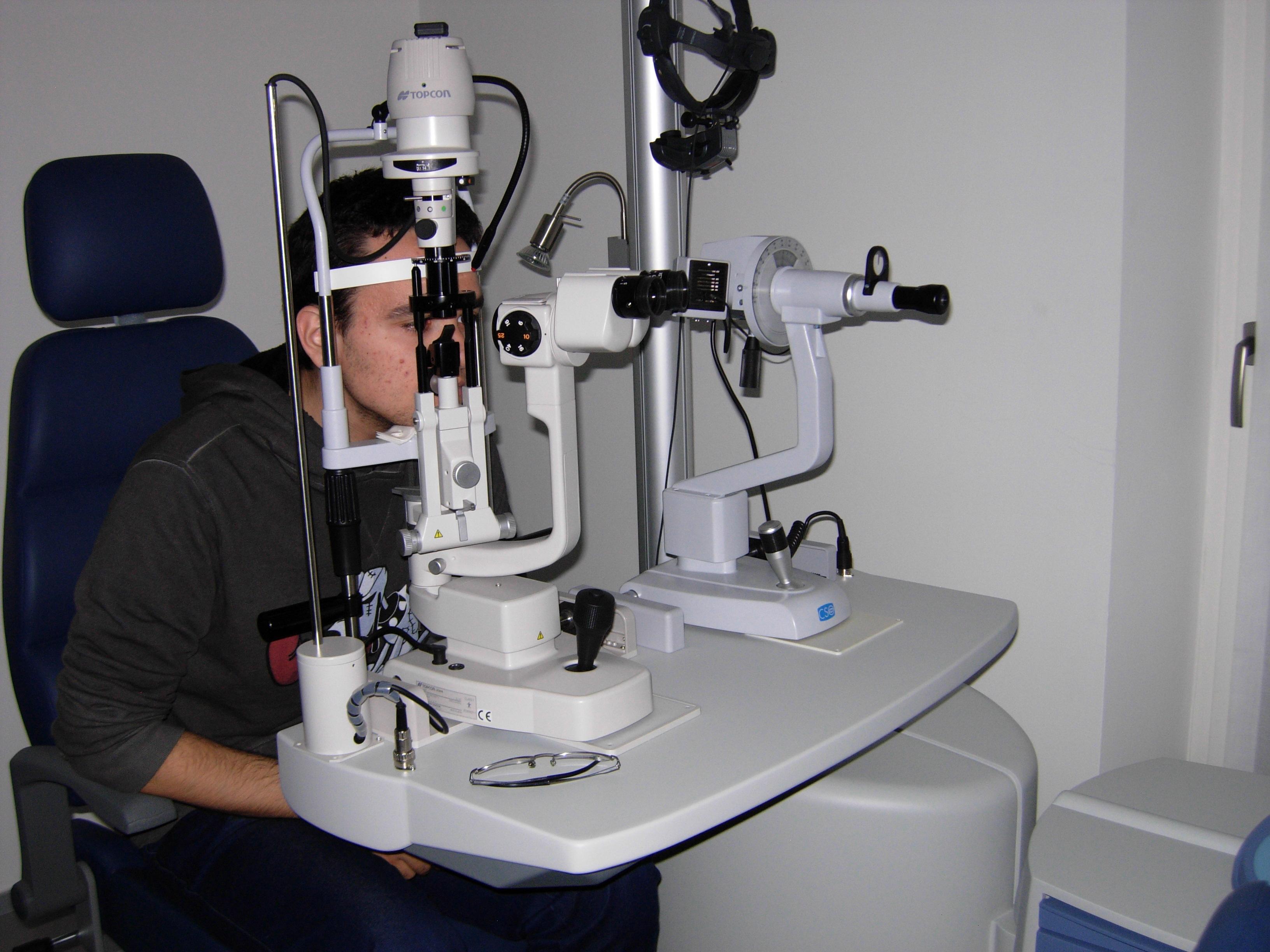
Come si esegue la diagnosi?
- Con la semplice illuminazione dell’occhio non si riesce a osservare il cristallino se non in presenza di una cataratta bianca completa all’interno della pupilla (leucocoria).
- L’esame diagnostico più importante (biomicroscopia) viene eseguito dallo specialista utilizzando la lampada a fessura con la pupilla del paziente dilatata farmacologicamente (midriasi).
- L’accertamento della cataratta e dello stadio evolutivo non devono essere disgiunti da una completa valutazione clinica (oculare e sistemica) in grado di porre correttamente l’indicazione all’intervento chirurgico.
- I controlli di pazienti portatori di cataratta iniziale e con un buon visus residuo devono essere eseguiti ogni 12 mesi, salvo diversa prescrizione del medico oculista.
Esiste una prevenzione e qual è la cura migliore?
La prevenzione fa riferimento solo a quei fattori metabolici, nutrizionali, fisici e iatrogeni che possono alterare precocemente la trasparenza del cristallino.
La terapia medica veniva consigliata utilizzando più volte al giorno e per lunghi periodi colliri specifici con lo scopo di non far progredire le opacità iniziali della lente. Dagli anni 80 è stata abbandonata poiché nessuna molecola si è dimostrata realmente efficace.
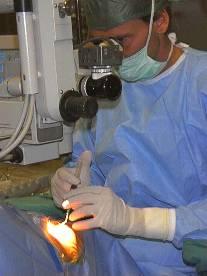
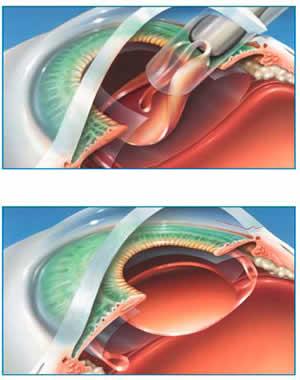
La chirurgia, unica terapia oggi considerata valida, consiste nella rimozione delle opacità all’interno del sacco capsulare tramite una mini-incisione di 2 mm e la sostituzione del cristallino catarattoso con impianto di cristallino artificiale personalizzato in base a valori biometrici elaborati dal computer. La tecnologia più utilizzata è la facoemulsificazione e l’anestesia di elezione è quella topica cioè con anestetici in collirio. Gli alti livelli tecnologici a disposizione del chirurgo (ultrasuoni e laser) consentono oggi una chirurgia sicura, atraumatica e con un recupero funzionale quasi immediato.
Ciò non deve indurre a credere che la chirurgia della cataratta sia estremamente semplice ed esente da rischi. L’intervento di microchirurgia è altamente delicato e sofisticato, richiede una grande e prolungata esperienza da parte del chirurgo il quale deve garantire in tutte le fasi operatorie elevati livelli di attenzione e competenza.